Les principales causes de la sténose carotidienne
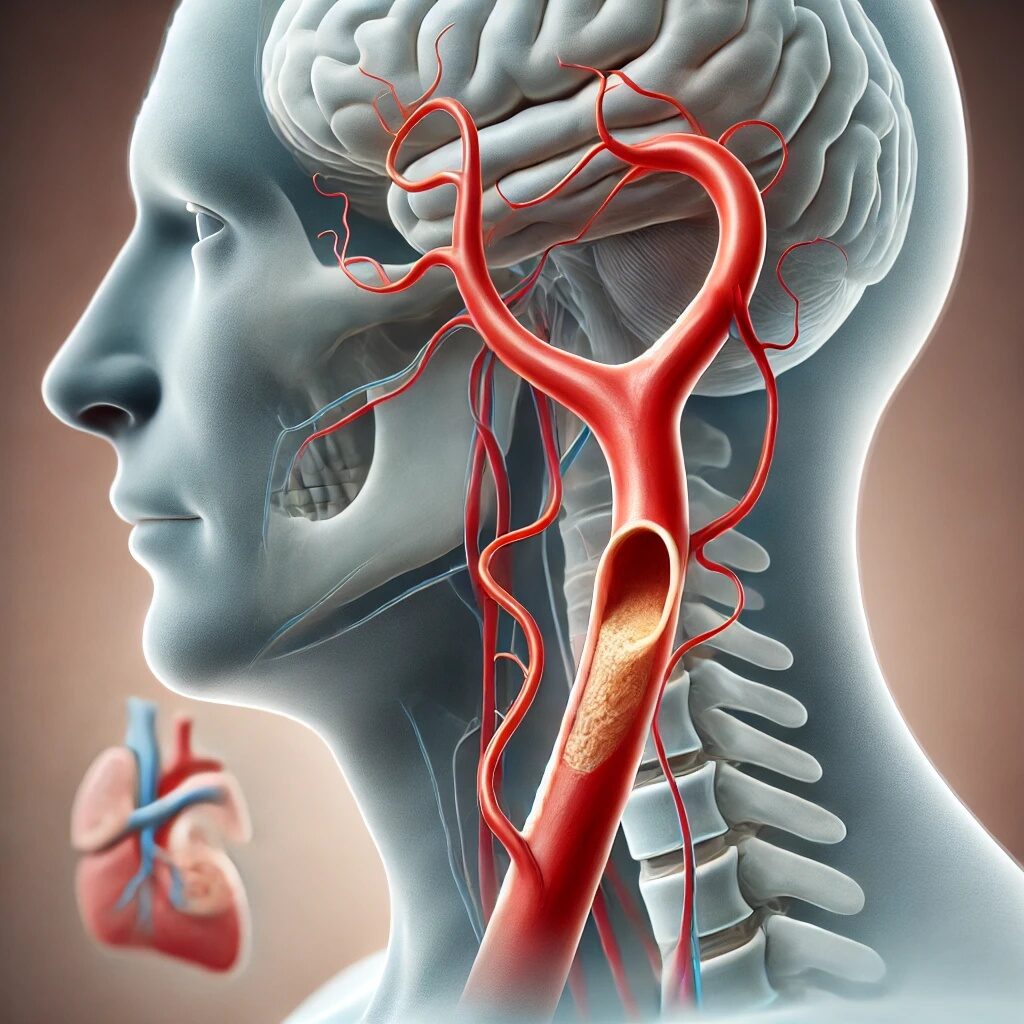
La sténose carotidienne est une pathologie qui se caractérise par un rétrécissement des artères carotides, situées dans le cou, responsables de l’irrigation sanguine du cerveau. Cette affection est un facteur majeur de risque pour les accidents vasculaires cérébraux (AVC), qui surviennent lorsque l’approvisionnement sanguin du cerveau est compromis. La sténose carotidienne peut être asymptomatique dans ses premiers stades, mais lorsqu’elle se développe, elle peut entraîner des conséquences graves si elle n’est pas diagnostiquée et traitée à temps. Cet article examine les causes principales de la sténose carotidienne, les mécanismes de son développement, ainsi que les facteurs qui favorisent son apparition, tout en abordant les traitements disponibles.
Athérosclérose : La principale cause de la sténose carotidienne
L’athérosclérose est la cause la plus fréquente de la sténose carotidienne. Ce processus pathologique se caractérise par l’accumulation de graisses, principalement du cholestérol, sur les parois des artères, formant des plaques athérosclérotiques qui rétrécissent le diamètre de l’artère, réduisant ainsi le flux sanguin. Les facteurs de risque cardiovasculaires tels que l’hypertension, le diabète, l’hyperlipidémie, le tabagisme et l’inactivité physique favorisent ce processus.
Les plaques peuvent se fissurer, libérant des caillots qui circulent dans le sang, augmentant le risque d’AVC ischémique. Cette sténose carotidienne est souvent silencieuse au début, les symptômes n’apparaissant que lorsque l’obstruction devient significative. Un suivi régulier des facteurs de risque est donc essentiel.
Hypertension artérielle : Un facteur aggravant majeur
L’hypertension artérielle joue un rôle clé dans l’apparition et l’aggravation de la sténose carotidienne. Une pression artérielle élevée exerce une pression excessive sur les artères, favorisant la formation de plaques et accélérant leur développement. Elle altère également la fonction endothéliale, ce qui fragilise les parois des artères et augmente le risque de rupture de plaques et d’embolie.
Les patients souffrant d’hypertension doivent être vigilants en ce qui concerne leur santé vasculaire, car l’association de l’hypertension avec d’autres facteurs de risque augmente les chances de développer une sténose carotidienne sévère.
Le diabète : Une association dangereuse avec la sténose carotidienne
Le diabète, particulièrement de type 2, est un facteur de risque majeur pour la sténose carotidienne. Les niveaux élevés de sucre dans le sang entraînent une dysfonction de l’endothélium vasculaire, facilitant la formation de plaques d’athérosclérose.
Ainsi, les diabétiques ont non seulement un risque accru de sténose carotidienne, mais leurs symptômes sont souvent plus graves, et leur pronostic est moins favorable en raison de la combinaison des effets du diabète et de la sténose sur les artères.
Le tabagisme : Un facteur de risque modifiable mais majeur
Le tabagisme est un facteur de risque bien connu de nombreuses maladies cardiovasculaires, y compris la sténose carotidienne. La nicotine et d’autres produits chimiques contenus dans les cigarettes endommagent directement les parois des artères, ce qui accélère la formation de plaques d’athérosclérose. Le tabac contribue également à l’inflammation chronique et à la coagulation du sang, augmentant ainsi le risque de formation de caillots sanguins, ce qui peut entraîner des AVC.
Facteurs génétiques et antécédents familiaux
Les antécédents familiaux jouent un rôle dans la prédisposition à la sténose carotidienne. Certaines personnes peuvent être génétiquement prédisposées à développer des maladies vasculaires, notamment en raison de variations dans les gènes régulant la synthèse du cholestérol ou l’élasticité des parois artérielles. Si des membres de la famille ont souffert de sténose carotidienne ou d’AVC, le risque pour les générations suivantes est plus élevé. Il est essentiel que les personnes ayant des antécédents familiaux de ces affections bénéficient d’un suivi préventif régulier, même sans symptômes.
Les traitements de la sténose carotidienne
Il existe plusieurs options thérapeutiques, allant des traitements conservateurs à des interventions chirurgicales pour limiter l’évolution de la maladie et restaurer le flux sanguin.
Traitements conservateurs :
Les traitements conservateurs, également appelés traitements médicaux, sont utilisés dans le but de contrôler les facteurs de risque et de ralentir la progression de la sténose carotidienne. Ces traitements sont particulièrement indiqués chez les patients ayant une sténose carotidienne légère à modérée ou chez ceux qui présentent une sténose asymptomatique.
Contrôle des facteurs de risque
Le traitement principal repose sur la gestion des facteurs de risque cardiovasculaires. Parmi les approches les plus répandues, on trouve notamment :
- Médicaments antihypertenseurs : Le contrôle de la pression artérielle est essentiel. Des médicaments comme les IEC, bêta-bloquants ou diurétiques sont prescrits pour réduire la pression artérielle et protéger les vaisseaux sanguins.
- Anticoagulants et antiplaquettaires : Ils sont utilisés pour prévenir la formation de caillots pouvant migrer vers le cerveau et provoquer un AVC.
- Cholestérol et statines : Les statines abaissent le cholestérol sanguin, réduisant ainsi la formation de plaques et stabilisant celles existantes.
- Modification du mode de vie : L’arrêt du tabac, l’exercice physique et une alimentation équilibrée sont cruciaux pour ralentir la progression de la sténose carotidienne et améliorer la santé vasculaire.
Traitements chirurgicaux :
En cas de sténose sévère ou de symptômes comme les accidents ischémiques transitoires (AIT) ou les AVC, des interventions chirurgicales peuvent être nécessaires pour restaurer le flux sanguin.
Endartériectomie carotidienne
L’endartériectomie carotidienne est la procédure chirurgicale la plus courante pour traiter les sténoses carotidiennes sévères. Elle consiste à retirer la plaque d’athérosclérose qui obstrue l’artère. Cette opération est généralement pratiquée sous anesthésie générale. Le chirurgien fait une incision dans le cou pour accéder à l’artère carotide, retire la plaque, puis referme l’artère et la peau.
Cette intervention est très efficace et permet de réduire considérablement le risque d’AVC dans les cas où la sténose est importante. L’endartériectomie est recommandée pour les patients présentant une sténose de plus de 70 % de l’artère carotidienne, surtout si des symptômes neurologiques ont été observés.
Stenting carotidien (ou mise en place de stent)
Le stenting carotidien est une alternative à l’endartériectomie dans des cas particuliers. La procédure consiste à insérer un stent, un petit tube métallique, dans l’artère carotide pour maintenir le vaisseau ouvert. Le stent est généralement placé après avoir dilaté l’artère avec un ballon (angioplastie).
Bien que cette méthode soit moins invasive, elle est souvent utilisée dans des cas spécifiques, tels que les sténoses carotidiennes dans les zones difficiles d’accès ou lorsque l’endartériectomie est contre-indiquée. Toutefois, cette approche comporte des risques, tels que la formation de caillots dans le stent, nécessitant une surveillance attentive.
Le choix du traitement dépend de la gravité de la sténose, des symptômes et de l’état général du patient. Des examens comme l’échographie Doppler ou l’angioscanner aident à évaluer l’étendue de la sténose.
